がんゲノム医療センター
がん遺伝子パネル検査とは:検査の目的と予想される結果
病理組織標本など、がん組織からその原因遺伝子変異をゲノム解析で同定し、その標的薬剤を探索し、治療につなげるのが、がんゲノム医療です。令和元年度から全国の「がんゲノム医療中核病院・連携病院」において「がん遺伝子パネル検査(以下パネル検査)」が保険診療で実施されています。
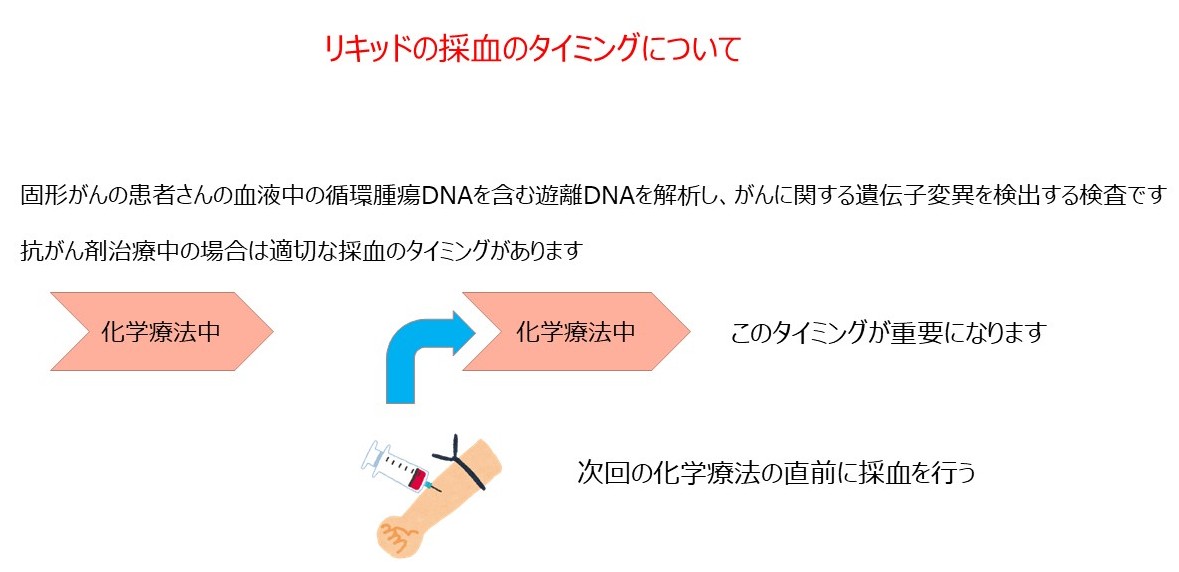
パネル検査は100を超えるがん関連遺伝子を次世代シークエンサーで一括解析する技術で、現在、保険診療で承認されたのはNCCオンコパネル、Foundation One CDx(以下F1CDx)、FoundationOne Liquid CDx(F1Liquid)、GenMineTOP、Guardant360の5つあります。
パネル検査で推奨可能な薬剤が見つかる確率は腫瘍によっても異なるが現時点では1~2割とされておりますが、現在も分子標的薬剤が次々開発されており、過去の検査結果から新薬の治験などへの誘導が実施されることで確率が向上することが期待されます。
がん遺伝子パネル検査の保険適応と検査の対象
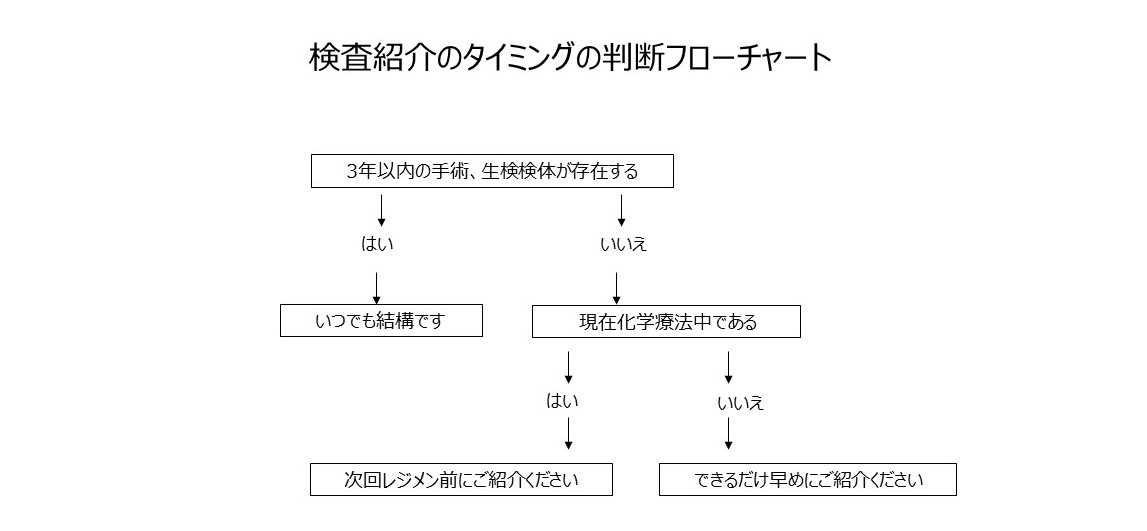
本検査は、主に標準治療がないか、標準治療が終了となった固形がん患者(終了が見込まれる者を含む)であって、本検査施行後に化学療法の適応となる可能性が高いと主治医が判断した場合が適応です。未成年でも実施可能ですが、白血病など血液系の悪性新生物は対象外です。
検査される検体は過去の外科手術などで得られた標本及びNCCオンコパネルの場合は対照となる末梢血から得られるDNAです。検体は3年以内に手術したものが望ましく、適切な検体がない場合、別途生検などを検討する必要があります。
がん遺伝子パネル検査の実施体制と保険診療上の仕組み
パネル検査は検査会社で実施され、その遺伝子変異情報は各病院だけではなく、厚生労働省が国立がん研究センター内に設置した「がんゲノム情報管理センター」(以下C-CAT)にも送られ、そこで推奨可能な薬剤の有無や参加できる治験が探索されます。併せて、匿名化した各患者の臨床情報(癌腫や治療内容とその効果、副作用の有無など)を各病院からC-CATに送付する義務があります。C-CATは、これらがん患者のゲノムや診療情報に関するデータベースを構築し、その情報は内外の研究機関・製薬企業などによる研究開発に利用されます。この時点で検査料として44,000点が請求できます。
さらにパネル検査後の治療選択にはC-CATで探索した推奨薬剤情報などについてがんゲノム医療中核拠点病院等に設置されるエキスパートパネルと呼ばれる専門家集団での検討・推奨が必須です。エキスパートパネルの検討結果を受けて担当医が患者に文書で説明・相談することで初めて相談料として12,000点請求することで、初めてすべての経費がカバーできることになります。
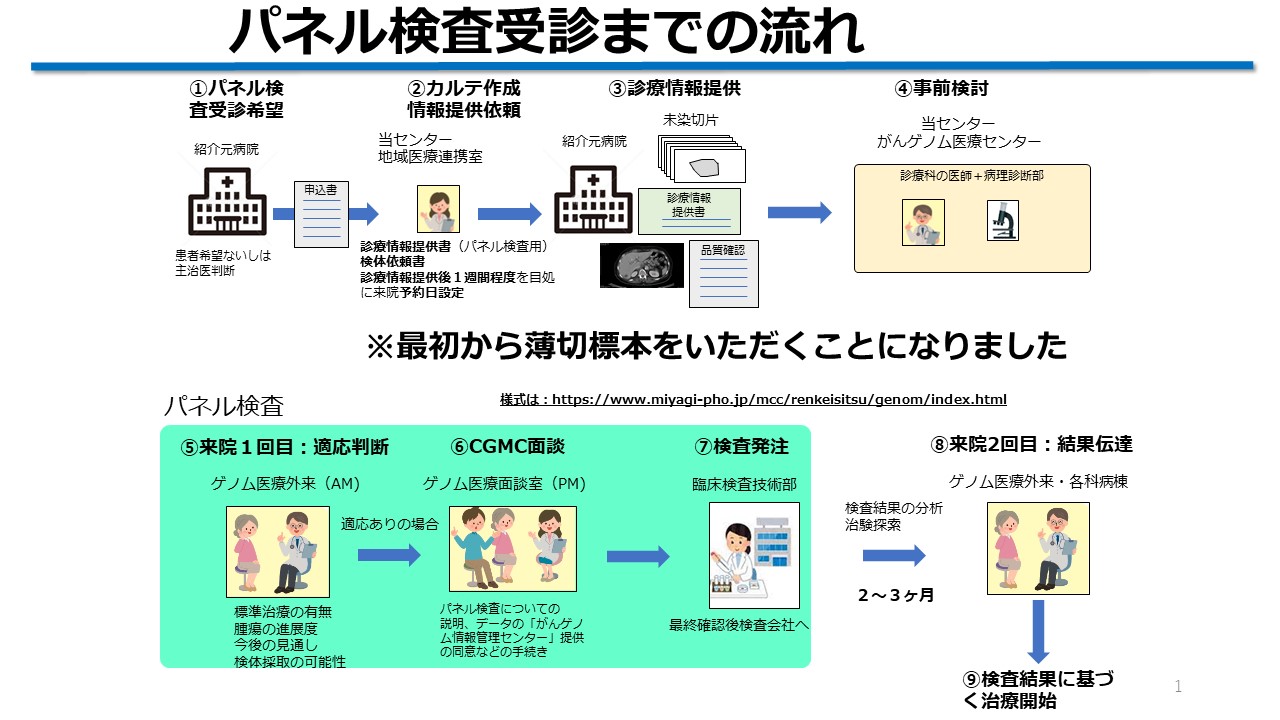
検査までの流れ
受診されるにはまず当センターの地域医療連携室に「ゲノム医療外来」宛の下記紹介状一式をお送りください(様式のダウンロードはこちら)。病歴、画像情報、検体品質情報および、ヘマトキシリン・エオシン染色のプレパラートにより標本の腫瘍含有率などを評価したうえで、カルテを作成します。当院において適切な担当医を指名し、外来受診をしていただきます。なお、この時点ではパネル検査用の薄切未染プレパラートは提出不要です。
※当院をパネル検査希望されて直接初診で受診された場合、元の主治医の先生から紹介してもらうように一旦お戻りいただきます。
初回受診の前に必要な資料・情報
- 通常の診療情報提供書
- がんゲノム医療外来予約申し込み書
- ゲノム用の診療情報提供書
- 検体状態情報提供依頼票
- 直近の画像(CT、MRI、PETなど)とレポートのコピー
- ヘマトキシリン・エオシン染色プレパラート(腫瘍含有量の多い標本ブロック2個分)
なお、パネル検査の成否は検査対象である腫瘍組織の状態によって決まります。固定時間が長い場合や、そもそも古い検体の場合成功率が低いため望ましくないとされています。詳細はどうぞ当院がんゲノム医療センターにお問い合わせください。
患者さんの動きと検査に至るステップ
ご紹介いただいた患者さんの最初の診察ではがんゲノム医療外来での検査の適応の有無、遺伝カウンセリングの必要性、ふさわしいパネルの選択などの診断を実施します。
2回目はがんゲノム医療コーディネーター(以下CGMC)による検査内容の説明と同意取得(無料)を実施します。CGMCの説明はパネル検査のあらましから遺伝性腫瘍の問題、予想されるスケジュール、C-CATへのデータ寄託など多岐にわたり、一人あたり30分から1時間程度かかります。当センターのCGMCは、医療職(看護師、薬剤師、臨床検査技師)が講習会を受講して資格を得ています。F1CDxの場合はこの時点で検体の準備依頼を紹介元の病院にお願いすることになります。
3回目は、担当医による検査受診の最終意思確認と採血(NCCオンコパネルの場合)があります。
パネル検査に必要な検体
3回目の受診時に検査同意を得た後に、紹介元医療機関にお送り頂きたい標本ブロックを指定いたしますので、未染プレパラート11枚(5㎛厚)を「ゲノム医療センター」宛に郵送してください。1枚は当院での染色用です。このプレパラート作成の際にご注意いただきたいのは、他の患者さんの組織断片の混入をわずかでも避ける必要があるため、未染プレパラートの作成に使うミクロトームの刃を患者さん単位で新品に交換いただくようお願いいたします。
| 検討項目 | 当院での条件 |
| スライドガラス | 剥離防止コートスライド |
| 薄切厚み | 5 ㎛厚 11枚 |
| マクロダイセクション | 不要 |
| ガラス記載ID | 検体ID=病理標本のIDのみ |
| 標本の条件 | 腫瘍細胞の比率が3割以上のものが望ましい。サイズは5 mm x 5 mm程度 |
| 標本の条件(生検) | 針生検の場合は18ゲージで1cm程度の長さで3本以上が1ブロック |
結果の返却とスケジュール
検査後の4回目の受診がエキスパートパネルでの検討結果の説明で、ここで検査終了です。検査発注後は3週間程度で当センターに検査会社から解析結果が返却されますが、この解析結果がC-CAT経由で東北大学病院にも送られます。当院、または東北大学病院でその検討を経てから患者さんに返却します。エキスパートパネルでの検討のためには1か月程度の時間が必要であり、患者さんにその検討結果をお伝えするには最低2か月程度はかかると思われます(エキスパートパネルでの検討結果説明料金56,000点)。がんゲノム検査は、現在の仕組みでは、検査料44,000点と説明料金12,000点が得られて初めて検査費用を賄える検査です。少なくとも約2ヶ月後の結果説明の際に外来受診可能と予測される患者さんが対象となる事をご理解ください。
令和7年4月1日よりがんゲノム医療連携病院としてがん遺伝子パネル検査の専門家会議(エキスパートパネル:EP)を実施することができるようになりました
宮城県では専門家会議(エキスパートパネル)を開催できるのは、東北地区のがんゲノム医療中核拠点病院である東北大学病院とがんゲノム医療連携病院の当センターの2施設だけです。当センターは認定を受ける必要な要件を満たしており厚生労働省の認定を受けました。
令和7年4月1日よりがんゲノム医療連携病院としてがん遺伝子パネル検査の専門家会議(エキスパートパネル:EP)を実施することができるようになりました
宮城県では専門家会議(エキスパートパネル)を開催できるのは、東北地区のがんゲノム医療中核拠点病院である東北大学病院とがんゲノム医療連携病院の当センターの2施設だけです。当センターは認定を受ける必要な要件を満たしており厚生労働省の認定を受けました。
遺伝性腫瘍の場合
パネル検査ではリンチ症候群や遺伝性乳癌卵巣癌症候群を代表とした、いくつかの生殖細胞系列変異(全身の細胞で共有し、子孫に遺伝しうる変異)が判明する可能性があります。こうした生殖細胞系列変異の中には、血縁者の健康管理に有益な情報であることが証明されているものもある一方、機微性の高い情報でもあり、慎重に扱う必要があります(患者さんには知らないでいる権利や親族に知らせない権利もあります)。当院ではパネル検査を受ける前に不安に思われた方や、検査後に遺伝性腫瘍が疑われた患者さん向けに認定遺伝カウンセラーによる遺伝カウンセリング(有料)も受診可能です。患者様の希望や、必要に応じて担当医から遺伝カウンセリングの受診勧奨があることをご理解ください。
検査結果告知後の流れ
検査の結果、現状では多くの患者さんでは推奨薬剤がないという結果になると予想されますが、推奨薬剤がある場合はその薬剤の承認状況によって変わります。保険診療で利用可能な薬剤(具体的にはBRAF遺伝子にV600E変異のある悪性黒色腫のベムラフェニブなど)がある場合は紹介元ないしは当院で治療可能です。適応外処方の場合、当院では原則実施いたしませんので、患者さんの希望に基づいて、特定機能病院である東北大学病院などをご紹介することになります。現在厚生労働省ではがんゲノムパネル検査による適応外処方については「臨床研究」として実施することを求めているからです。なお、この臨床研究を実施しやすくするための「受け皿研究」という新たな枠組みが準備されている段階です。また、参加可能な治験があった場合も同様の対応となります。
参考になるウェブサイトなど
上記、検体の条件やパネル検査の詳細などについて参考になる情報を提供しているウェブサイトは以下の通りです。
https://www.ncc.go.jp/jp/c_cat/index_kan_jya.html
http://www.p-mec.hosp.tohoku.ac.jp/
宮城県立がんセンター がんゲノム医療センター